Oplæg ved Traumekonference 2026 på RH.
Hjemmeside for konferencen er her.
3 dele
KRITISK SYGE BØRN – DEMOGRAFI
Udfordringen på systemniveau er, at der er så få kritisk syge børn, at der kun på få matrikler kan etableres rutine og kvalitet i den specialiserede håndtering, de har brug for af kirurger, radiologer, pædiatere og anæstesiologer, men at de præsenterer sig uvarslet og ofte langt fra disse centre. I tal:
- 1500-1600 børn indlægges på danske intensivafdelinger om året, heraf > 80% på de dedikerede PICU enheder i Aalborg, Aarhus, Odense og RH (ref. DID2024)

- størstedelen er medicinsk syge børn og børn efter planlagt større kirurgi
- traumer udgør et mindretal, 300 i 2024 (inklusiv dem indlagt på akutsygehuse) (prepub materiale fra Jeppe Sylvest Nielsen et al, reference følger)
- en del traumebørn præsenterer sig som selvhenvendere til nærmeste sygehus. I TARN data fra UK er det 40%, som kommer som selvhenvendere direkte til Trauma Units, TU (svt akutsygehus)
- vi har forholdsvis dårlig statistik på aldersfordeling og outcome for traumebørn på intensiv. Den samlede PICU population er ung, halvdelen <1 år og 25% <3mdr
- traumer er i sagens natur ofte tidskritisk, specielt for de kritisk syges vedkommende, og bridging fra ‘Hit’ til PICU er en udfordring og afgørende for outcome
- parathed præhospitalt og på akutsygehuse er afgørende. Initiativer som Projekt Børneparathed gør en stor forskel i lokal parathed og hjælp til træning. Kurser, som eksempel REPEL prøver at træne både faglighed og non-kliniske færdigheder for præhospitalt ansatte
- samlet set skal systemet optimere netværk og pathways for disse akut, kritisk syge børn. Med engelsk terminologi indebærer det en regional og national “Hub and spoke” model og tæt, løbende udviklet samarbejde mellem alle involverede. Failing to plan is planning to fail, as it were.
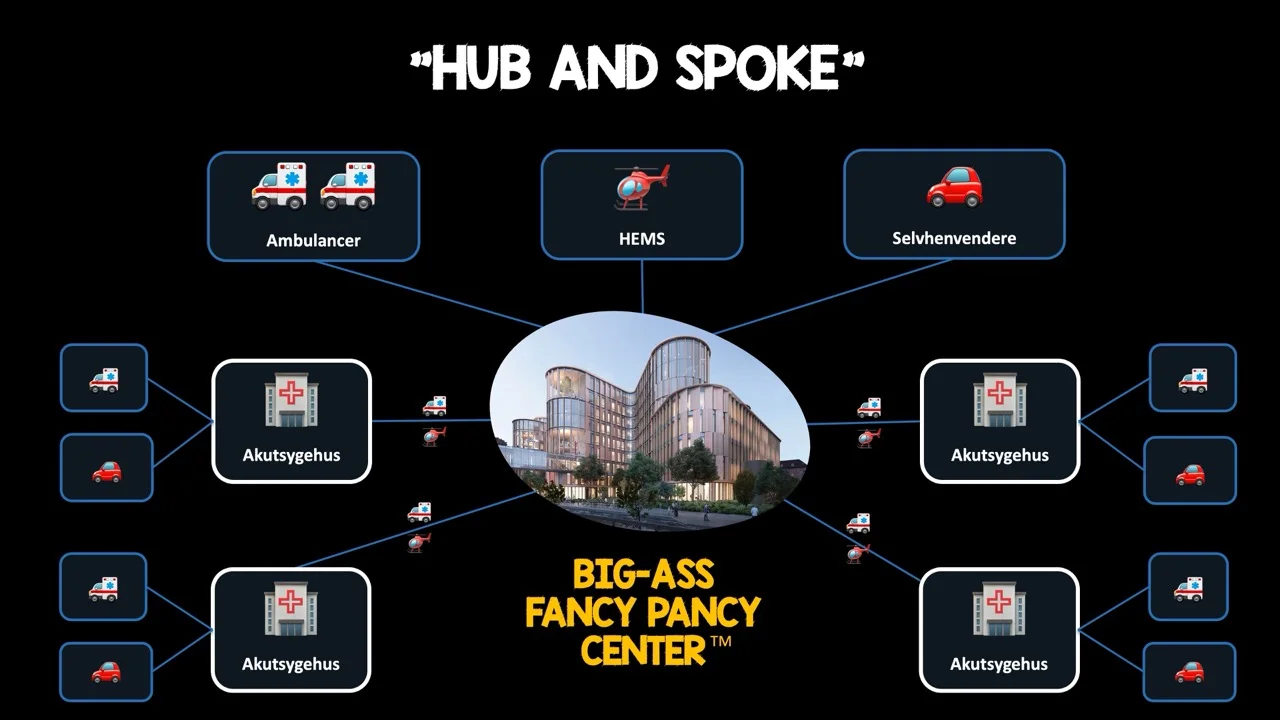
- præhospitalet spiller en afgørende rolle med god primær stabilisering, fremdrift og korrekt visitation, herunder ofte gerne direkte til traumecenter (ikke mindst for de store dræbere: neurotraumer / thoraxtraumer), herunder med HEMS
- i modsætning til for mindre, medicinsk syge børn har henteordninger udgående fra modtagende center meget begrænset rolle ift traumebørn, måske med undtagelse af de mindste børn, fx spædbarnet med abusive head trauma, hvor barnets størrelse kan betinge specielt transportudstyr
KLINISK STABILISERING – når børn er små voksne?
Der tales meget, og nogle gange noget dogmatisk om, at børn ikke er små voksne. Det udsagn kræver nuancering.

I forhold til primær stabilisering er modellen også for børn ABCDE og den rent kliniske håndtering ligger solidt til venstre på ovenstående spektrum. Som hos voksne skal man kontrollere blødning. Sikre vaskulær adgang, evt IO. Støtte iltning og ventilation. Sikre luftvej med sikker intubation, hvor indiceret. Levere høj kvalitet af neuroprotektion, herunder sufficient sedation, ventilation, iltning, sikring af CPP. Aflaste pneumothorax. Osv. Organunderstøtning er principielt som hos voksne, omend de kliniske tegn til dekompensation, normalværdier og behandlingsmål er lidt anderledes og aldersafhængige. Det er godt dækket i EPALS kurser og i behandlingsvejledninger fra Projekt Børneparat. Normalværdier og valg af doseringer og udstyr understøttes glimrende af akutbarn appen.
Summa summarum: Der er en risiko for underbehandling pga frygt for, at børn er så meget anderledes, at man ikke kan bruge sin vanlige logik. Det kan og bør man. Men det er en god ide at forberede sig – børnene vil komme.
PICU – når børn ikke er små voksne..
På et tidspunkt når rejsen fra skadessted over ambulance / HEMS / akutsygehuse / traumemodtagelse / OP sin foreløbige destination på PICU. Meget af outcome er allerede afgjort og der vil ofte være udført sufficient stabilisering, så der ikke er meget akut at håndtere.
Man er nu ikke på vej videre. Kaosfasen afvikles og situationen landes. Typisk er det først nu, at hele familien når frem og den fulde alvor rammer.
Til en start er det afgørende at få så god en forståelse for forløb og staus som mulig og at overtage ejerskabet fuldt. En solid, struktureret handover er afgørende, gerne fra traumeteamleder. Der kan være ting, der stadig er usikre, radiologi, der ikke er færdigtolket, (yderligere) operationer, der skal planlægges, men de umiddelbare prioriteter og planer skal være på plads. Det er vigtigt fysisk at gennemgå hele patienten, herunder sikre sig, at procedurer er på plads, herunder simple, men vigtige detaljer som placering og funktion af tube og dræn, af iv adgange, hvor/hvilken medicin der er givet og aktuelt gives. Herefter prioriteres og gennemføres resterende opgaver, men som regel vil der herefter ret hurtigt falde ro på.
Den videre medicinske behandling på intensiv er for bred til meningsfuldt at omtale i detaljer. Den er stadig principielt stort set som intensiv terapi af voksne, omend vi ynder at putte tuber og ncpap i næsen på (mindre) børn, slås mere med takyfylaxi og at neuroprotektion nogle gange kan indebære vanskelige valg for/imod ICP måling, operation m.v. Men principielt er organunderstøttende terapi den samme. Der kan læses mere om håndtering af børn i den nyligt udkomne revision af National Behandlingsvejledning for kritisk syge børn, som kan findes på DASAIMs hjemmeside.
Hvor behandlingen af børn til gengæld absolut er anderledes end af voksne står til gengæld lysende klart, når det kommer til dagligdagen på en børneintensiv afdeling. Forestil dig, at skulle gå stuegang bag denne dør.

Derinde er ikke blot Louie, men hele Louies familie. Far og mor i store træk 24/7, andre kommer og går. Louies søster har været på besøg, i prinsessekjole, og har sammen med far lavet krea ting til Louie. Hun synes, det er mærkeligt, han sover så meget.
Man har med en hel familie at gøre og omsorgen skal favne alle. Krise og sorg er dagligdagen, herunder nogle gange så dyb og gennemgribende, at far og mor bliver patienter. Ofte er hverdagen trods dette med smil og lejlighedsvis lethed, og oftest er forældre utroligt stærke medspillere, men andre gange er konflikter en del af billedet.
Transparent og ærlig kommunikation er afgørende. Intet sted bliver ens ord og signaler vurderet mere detaljeret end af forældre til kritisk syge børn. Det er vigtigt, at folk er gennemgående i vid udstrækning og at teamet, herunder involverede specialer, koordinerer deres kommunikation, da den mindste divergens giver problemer.
Nogle gange synker en families liv i grus, når et barn dør eller overlever med svære handicaps. Vi ved at forløbene trækker lange spor i familiers liv, med høj rate af psykiske problemer som angst, depression og PTSD hos forældrene. Andre gange er børneintensiv vært for svære forløb med NAI/Abusive head trauma, som i særlig grad kan være emotionelt krævende at navigere i.
Når det generelt lykkes og er et dejligt sted at arbejde, skyldes det i stor udstrækning ansatte, ikke mindst sygefagligt, der har valgt faget med hjertet, er kompetente og som evner at se ikke blot familierne, men også ser og passer på hinanden, ikke mindst de yngre i rækkerne.

Så svært som det kan være, er det en trøst, at de fleste børn klarer sig godt igennem intensiv. Under 4% dør og i øvrigt raske børn har en særlig evne til at komme sig godt og hurtigt og har også bedre plasticitet fx ift at genvinde neurologisk funktion efter TBI.
Og, selv når medicinen ikke rækker til det, man havde håbet, kan vi gøre en forskel. Der er intet vigtigere i arbejdet med familier i dyb krise end at turde være der. Nogle ting kan ikke repareres, men man kan bære vidnesbyrd og lette byrden, blot ved at være der.
Som sorgforskning ofte summeres: Sit in the rubble with people.

Slides
Referencer
- Dansk Intensiv Database, hjemmeside, årsrapport 2024
- PICAnet, meget detaljerede nationalt datasæt om PICU børn i UK
- Trauma Audit and Research Network data, now under new NHS name. 2020 report
- Projekt Børneparat, RH
- Akutbarn app
- Resilience in Paediatric Emergency Life support kursus: REPEL.dk
- National behandlingsvejledning for kritisk syge børn, DASAIM
- Fysiske overgreb mod børn, glimrende statusartikel fra ugeskrift for læger 2021. Rystende prævalens af overgreb
- Sit in the rubble, flere talks af altid skønne Liz Crowe, fx Anzca meeting 2025, SMACC 2019
- Psychological Outcomes in Families of PICU Survivors: A Meta-Analysis, Ko, Lee, Sultana et al, Pediatrics 2024 (https://doi.org/10.1542/peds.2023-064210)
Scandinavian paediatric anaesthetist / intensivist.
PHARM, ED, OR, ICU.
Digital MedEd
Co-founder scanFOAM.org
Co-organiser CphCC & TBS-Zermatt (aka The Big Sick)
Medical lead REPEL (resilience in pediatric emergency life support)
Web dev SSAI.info

